Qu’est-ce qu’un prolapsus génital ?
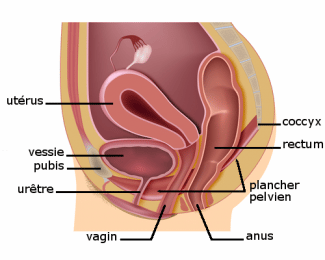
Le prolapsus génital est la descente d’organes situés dans le bas du ventre, comme la vessie (cas le plus fréquent), l’utérus et plus rarement le rectum, qui ne sont plus suffisamment soutenus par le périnée (plancher pelvien). Le périnée est un ensemble de muscles et de ligaments situés entre le pubis et le coccyx. Insuffisamment soutenus, ces organes appuient alors sur la paroi vaginale jusqu’à ressortir au-delà de la vulve.
Ce trouble peut être transitoire ou permanent et entraîner des problèmes au niveau urinaire (incontinence…) et sexuel (douleurs lors des relations sexuelles…).
Le prolapsus concerne les femmes à tout âge, mais le nombre de cas augmente avec les années, et ce, jusqu’à 50 ans, puis se stabilise. Après 50 ans, un tiers des femmes présente un prolapsus, parfois sans symptôme, qui s’aggrave généralement après 60 ans.
Le prolapsus est exceptionnel chez les hommes. Il peut par exemple survenir après une chirurgie du rectum. Les organes appuient alors sur la paroi du rectum.
Quels sont les facteurs de risque du prolapsus génital ?
Chez la femme, le plancher pelvien a plus de risque de se distendre car il est fragilisé par les orifices naturels qui le traversent (urètre, vagin, rectum), en particulier le vagin dont les parois sont distendues après un accouchement.
Les facteurs de risque du prolapsus génital sont :
- La grossesse ;
- Un accouchement difficile ;
- Une altération des muscles et tissus situés entre les organes, qui peut être due au vieillissement, à la carence d’œstrogènes à la ménopause, à certaines carences nutritionnelles ou à l’obésité ;
- Une complication suite à une intervention chirurgicale des organes pelviens ;
- Une hypertension intra-abdominale répétée en raison d’une pratique sportive intense, des ports fréquents de charges lourdes, une toux chronique ou une constipation sévère et chronique ;
- Une anomalie anatomique de la colonne vertébrale et du bassin, ou anomalie des tissus situés entre les organes.
Quels sont les symptômes du prolapsus génital ?
Dans les cas les plus modérés, le prolapsus peut être sans symptôme. Sinon, il peut se manifester par :
- Des fuites urinaires ou une difficulté à uriner, des besoins trop fréquents ou urgents ;
- Une sensation de lourdeur ou de douleur dans le bas ventre ;
- Une boule au niveau de la vulve, en position debout, à l’effort ou accroupie ;
- Une gêne ou une douleur pendant les rapports sexuels, des saignements après les rapports ;
- Des troubles de la défécation ou une incontinence anale.
Si vous observez ces signes, il est important de consulter votre médecin. La gêne peut parfois faire hésiter à consulter, mais le prolapsus est une maladie fréquente que votre médecin a l’habitude de rencontrer et pour laquelle il existe des traitements efficaces.
Afin d’établir un diagnostic, votre médecin réalisera ou vous prescrira plusieurs examens :
- Un examen gynécologique qui permet de déterminer le type de prolapsus : cystocèle (vessie), hystérocèle (utérus) ou autre ;
- Un examen d’urine ;
- Un bilan urodynamique pour rechercher une éventuelle incontinence urinaire ;
- Une IRM pelvienne.
D’autres examens sont parfois nécessaires : une échographie des organes génitaux et urinaires, et un colpocystogramme (radiographie des organes pelviens avec injection de produit de contraste).
A l’analyse des résultats, et si le diagnostic du prolapsus est confirmé, votre médecin choisira le traitement le mieux adapté à votre cas.
Quels sont les différents traitements du prolapsus génital ?
Il existe deux types de traitements selon la gravité du prolapsus :
Les traitements « conservateurs » : ils sont destinés à contrôler les prolapsus pour les cas modérés.
- Les mesures hygiéno-diététiques consistent à perdre du poids si nécessaire, remplacer les activités sportives brutales par des activités douces et traiter la constipation chronique.
- La mise en place d’un pressaire, anneau en matière souple qui est introduit au fond du vagin afin d’aider à soutenir la paroi vaginale. Ce dispositif est généralement conseillé aux femmes très âgées dont l’état de santé interdit une intervention chirurgicale. Le pressaire peut également être utilisé comme traitement temporaire, en attendant la chirurgie.
- La rééducation périnéale sert à remuscler le périnée pour ralentir l’évolution du prolapsus. Elle consiste en une série d’exercices de contractions périnéales et éventuellement de stimulations par impulsions électriques vaginales ou rectales. Ces exercices peuvent être menés par une sage-femme ou un kinésithérapeute.
Le traitement chirurgical : il existe plusieurs techniques choisies selon l’âge de la patiente, son état de santé et son désir éventuel de grossesse ultérieure.
Comment agir en prévention ?
- Évitez le surpoids en adoptant une alimentation équilibrée et en pratiquant une activité physique régulière.
- Apprenez et pratiquez des techniques de respiration et de préservation du périnée.
- Évitez le port régulier de charges lourdes.
- Prévenez la constipation chronique.
- Essayez d’arrêter de fumer.
- Consultez un médecin à la ménopause pour agir si nécessaire.
- Conservez un suivi gynécologique régulier (une fois par an).
D’autres mesures de prévention peuvent être recommandées à deux moments-clés de la vie des femmes :
Pendant la grossesse :
- Évitez les efforts.
- Reposez-vous suffisamment.
- Suivez les cours de préparation à la naissance.
Après l’accouchement :
- Ne portez pas de charges lourdes.
- Respectez le suivi post-partum.
- Pratiquez une rééducation post-natale périnéale et abdominale.
Pour aller plus loin :